PROYECTO 2022
1.PROTOCOMO Y SISTEMA DE EMBALAJE Y TRASORTE DE DONACION DE ORGANOS
TEMA GENERAL
Introduccion:
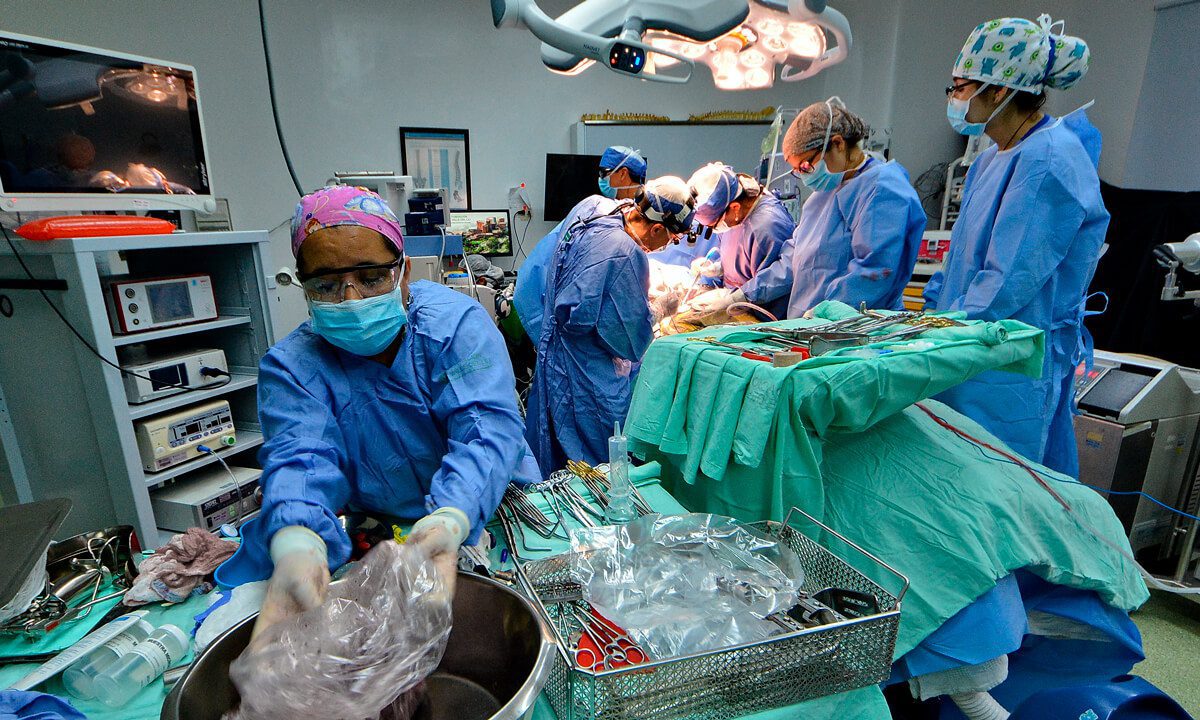
En Argentina hay miles de personas que esperan un trasplante de órganos y tejidos para mejorar su calidad de vida o seguir viviendo. Al día de hoy alrededor de 7.800 personas esperan un órgano y un tejido: es decir, suman más de 10.800 los pacientes en lista de espera.
Procedimiento:
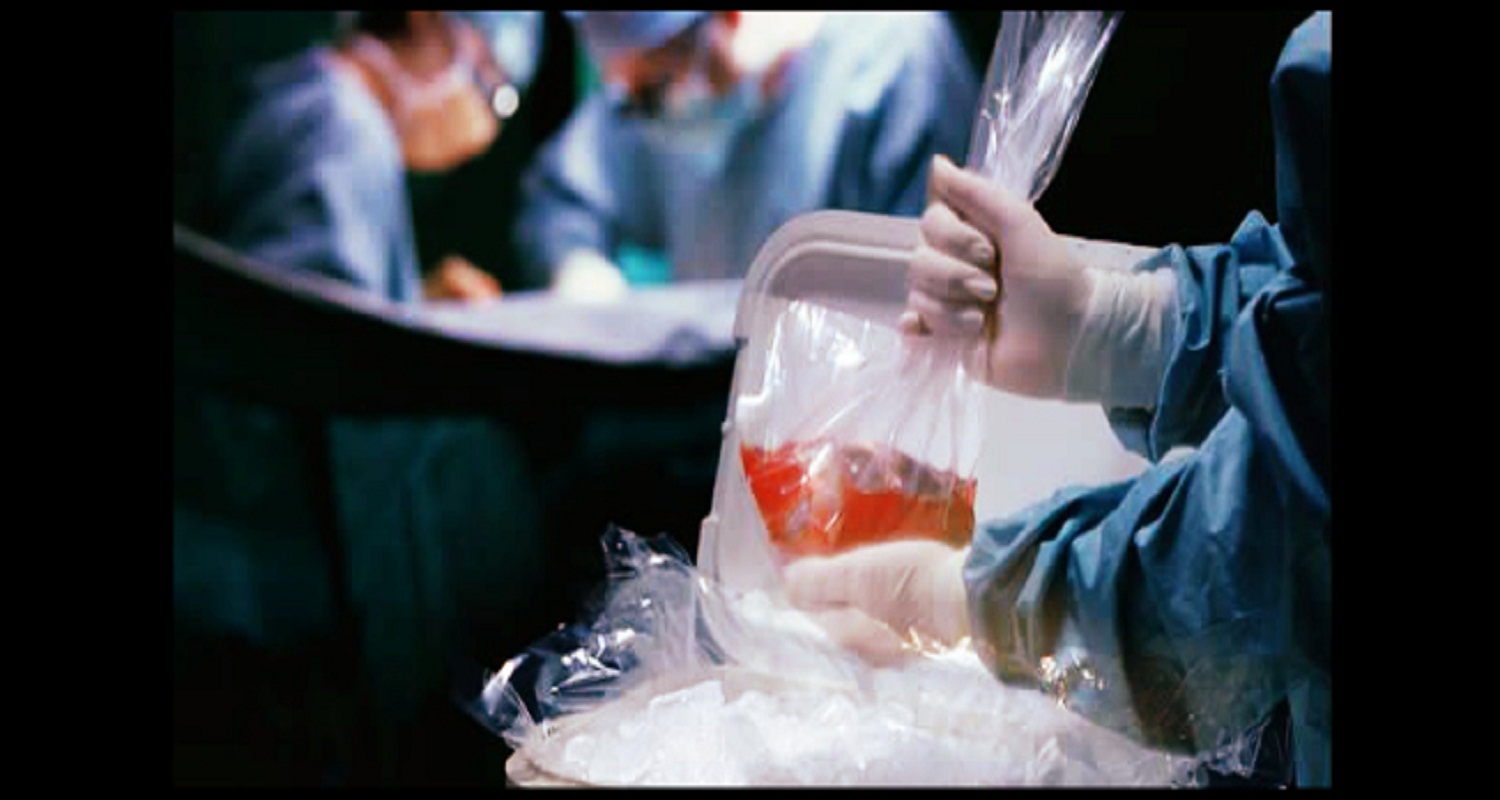
Se colocará en el interior cada órgano rodeado completamente del líquido. La bolsa debe estar amarrada firmemente asegurándose hermeticidad y que no lleve aire al interior.
1. Termómetro de vidrio o de líquidos
El termómetro de vidrio, también conocido como termómetro de líquidos, es el tipo de termómetro más conocido y prototípico. También es llamado termómetro manual o de mercurio, dado que, tradicionalmente, iba relleno de este metal líquido y no requiere de baterías para funcionar. Eventualmente, el mercurio fue sustituido por otras sustancias, dado que este elemento es tóxico.
Una curiosidad sobre este termómetro es que fue inventado por Daniel Fahrenheit, quien inventó uno de los sistemas de medición de temperatura, la escala Fahrenheit.
¿Cómo funcionan?
Los termómetros de vidrio constan de un tubo de vidrio sellado llamado capilar. En uno de los extremos del capilar se encuentra una pieza metálica, llamada bulbo, que contiene un líquido, pudiendo ser mercurio o alcohol con tinte rojo.
Cuando la pieza metálica entra en contacto con el objeto al que se quiere medir su temperatura, la pieza puede o bien dilatarse o bien expandirse. A raíz de esto, el líquido que se encuentra en su interior va subiendo o bajando a lo largo del capilar y marcando el valor térmico en la escala escrita a lo largo del tubo.
Usos
El termómetro de vidrio es muy usado en el ámbito doméstico cotidiano, gracias a que es sencillo de manejar, no requiere de baterías y es relativamente fácil de conseguir.
El uso más común es para medir la temperatura corporal, especialmente cuando se tiene sospecha de que una persona pueda tener fiebre. Para medir la temperatura corporal se coloca el termómetro en la boca, axila o recto del paciente, se espera a que se caliente el bulbo y se observa que temperatura marca la escala.
Es debido a esto que desde hace una década las farmacéuticas fabrican estos instrumentos con alcohol en vez de mercurio, dado que al ser tubos de cristal que se colocan en orificios corporales, se corría el riesgo de que, por accidente, se rompieran y se ingiriera esa sustancia, conocida por causar la enfermedad de Minamata.
Otros usos de los termómetros de vidrio es en preparaciones culinarias, procesos industriales y medir la temperatura de acuarios.
2. Pirómetros o termómetros sin contacto
El pirómetro, o termómetro sin contacto, es un tipo de termómetro que trabaja sin que sea necesario tocar el objeto cuya temperatura se quiere medir, midiendo la temperatura mediante infrarrojos.
¿Cómo funcionan?
En comparación con los termómetros de vidrio, los pirómetros funcionan de una forma mucho más sofisticada. Disponen de una lente que capta la radiación infrarroja que emiten los cuerpos. Estas radiaciones varían en intensidad en función de la temperatura del objeto mismo. Así pues, a más temperatura mayor radiación.
La lente dispone de un sensor que transforma esta radiación infrarroja en corriente eléctrica, la cual viaja por un circuito que, finalmente, hará que una pantallita nos indique la temperatura del objeto evaluado.
Usos
Son varios los usos de los pirómetros, tanto en el ámbito doméstico como en lugares más especializados.
Se pueden utilizar con bebés recién nacidos, especialmente si tenemos en cuenta que son muy sensibles y que colocarles un termómetro de vidrio puede molestarles, haciendo muy difícil la medición. Gracias a que los pirómetros se pueden utilizar sin tocar al bebé, se pueden usar mientras está dormido. Solo basta con proyectar la luz del aparato y registrar su temperatura.
En cuanto a la industria, los pirómetros son utilizados para medir la temperatura de superficies que están muy calientes y que otros termómetros no podrían evaluar porque o bien reventarían o bien se estropearían. De hecho, los pirómetros pueden registrar temperaturas muy altas, algunos llegando a los 700 °C o, incluso, hasta 3.200 °C
3. Termómetros con lámina bimetálica
Los termómetros con lámina bimetálica miden la temperatura por medio de un mecanismo que contiene dos tipos diferentes de metal, los cuales, en función de cómo se contraigan o se dilaten, ayudarán a indicar la temperatura del objeto al que se le está tomando la temperatura.
¿Cómo funcionan?
Los termómetros con lámina bimetálica poseen un mecanismo con dos láminas metálicas. Una está hecha con un metal con alto coeficiente de dilatación, mientras que la otra posee un bajo coeficiente.
Esta lámina bimetálica se encuentra formando una espiral en el interior de un tubo. La espiral se encuentra soldada de un extremo a otro de ese capilar, sujeta a una varilla de transmisión. A su vez, la varilla de transmisión está soldada a un aguja la cual indicará la temperatura del objeto medido.
Usos
Los termómetros de lámina bimetálica no se suelen usar en lo doméstico, pero sí en procesos industriales en los que se tienen que medir sustancias agresivas o peligrosas.
Algunos ejemplos de usos de estos instrumentos los tenemos en la industria farmacéutica, alimentaria, química, textil y petroquímica.
Estos termómetros, a diferencia de los pirómetros, establecen contacto directo con la sustancia a tomarle la temperatura. Pueden registrar temperaturas desde los -70ºC hasta más de 600ºC.
4. Termómetros de gas
Los termómetros de gas son unos instrumentos poco usados en el ámbito doméstico, pero sí en el industrial. Contienen en su interior un gas, usualmente nitrógeno, con el cual es posible medir la precisión y fiabilidad de otros instrumentos térmicos.
¿Cómo funcionan?
Los termómetros de gas constan de varias partes. La primera es un elemento que se encarga de medir la presión, el cual va conectado a un capilar y, al mismo tiempo, este elemento se conecta a una ampolla, parte la cual es la que se expone a la temperatura que se desea medir.
El mecanismo de este instrumento empieza a funcionar cuando el dispositivo se llena de gas a presión, siendo el más utilizado el nitrógeno. El gas se encuentra en la ampolla y, en función de la temperatura de lo que se esté midiendo, este gas empujará unas manillas, con las cuales se indica la temperatura del mismo.
Usos
Los termómetros de gas se usan especialmente para comprobar que otros termómetros funcionan correctamente, gracias a que poseen una alta precisión y rango de medición. El problema es que, como son instrumentos cuyo uso es muy complejo, tardan bastante en medir la temperatura, además de que en el ámbito doméstico son difíciles de aplicar.
Su rango de medición de la temperatura va desde los -450ºF hasta los 1000ºF (-268 ºC a + 538 ºC).
5. Termómetros de resistencia
En el siglo XIX se descubrió que la resistencia eléctrica de un objeto variaba en función de la temperatura del mismo. Es por esto que, en 1871, Wilhelm Siemens hizo la propuesta de utilizar platino para medir la temperatura. Más tarde, entrados en el siglo XX, se inventaría el termómetro de resistencia, que usaría, en esencia, el mismo mecanismo propuesto por Siemens.
Hoy en día el material usado en el termómetro de resistencia puede variar. Si bien hay modelos que siguen usando el platino, también los hay de cobre y de tungsteno. No obstante, el platino es considerado el material idóneo para la medición de temperatura.
¿Cómo funcionan?
Los termómetros de resistencia toman la temperatura evaluando el comportamiento de un alambre de platino, o de otros metales, que se encuentra integrado dentro del termómetro. Este alambre va ligado a una resistencia eléctrica, la cual cambia en función de la temperatura
Usos
Su capacidad de medición es sumamente amplia, yendo de los 200°C a los 3568°C, y toman su tiempo en medir la temperatura. Se suelen usar para tomar la temperatura de exteriores.
6. Par térmico o termopar
Se parecen a los termómetros de resistencia, dado que miden la temperatura a partir de una resistencia eléctrica que produce voltaje, el cual varía en función de la temperatura del objeto medido.
¿Cómo funcionan?
Este dispositivo consta de dos hilos de metal que se encuentran unidos en un solo extremo. La unión viene a ser el punto de medición, mientras que los extremos se les identifica como junta caliente y junta fría.
Los extremos de este mecanismo deben colocarse en el objeto que se quiere medir. Esto hará que el punto de medición se caliente, provocando una tensión eléctrica, generando un voltaje que es proporcional a la temperatura de objeto.
Usos
Los pares térmicos dan la temperatura de forma rápida y eficaz. Por este motivo se suelen usar en laboratorios, sobre todo en procesos en los que se tiene que medir la temperatura o la fuerza electromotriz necesaria para calentar la soldadura de dos metales distintos.
7. Termómetros digitales
Los termómetros digitales son termómetros muy parecidos a los de vidrio, dado que se usan como un sustituto electrónico de los mismos. Llevan bastante tiempo arrebatándole la popularidad a los más clásicos, y tienen sus ventajas y sus inconvenientes en comparación con los de vidrio.
¿Cómo funcionan?
Los termómetros digitales miden la temperatura a través de un mecanismo que capta la energía mediante una resistencia. La resistencia genera una corriente eléctrica que viaja por un circuito, el cual se encarga de transformar la electricidad en un valor que aparece en una pantalla, indicando la temperatura del cuerpo medido.
Usos
Este tipo de termómetros son muy prácticos y fáciles de usar, además de ser económicos. Son más seguros que los clásicos de tubo de vidrio, especialmente en comparación con los que usan mercurio.
Tienen diferentes tamaños y utilidades. Existen termómetros digitales especializados en la toma de temperatura de recién nacidos, hechos de materiales suaves y flexibles que no lastimen las encías de los bebés cuando son introducidos por vía oral.
En cuanto a otros ámbitos, tenemos aplicaciones muy diversas de termómetros digitales en la industria, el hogar, acuarios, repostería, jardinería y veterinaria.
En promedio, estos termómetros dan el resultado pasados dos o tres minutos. Algunos tienen memoria, almacenando los últimos resultados de medición de temperatura, así como indicadores de luz y sonido que nos avisan de cuándo ya ha medido la temperatura.
Una desventaja es que necesitan pilas para funcionar, las cuales pueden agotarse. Sin embargo, estas pilas pueden ser bastante duraderas, fáciles de conseguir y de costo reducido.
Referencias bibliográficas:
Creus Solé, A. (2005). Instrumentación industrial. Marcombo. ISBN 84-267-1361-0. Págs. 283-296.
ESTUDIO DEL EFECTO DE LA TEMPERATURA EN LA RESISTENCIA Y MIGRACIONES DE UN ENVASE PLÁSTICO. VALIDACIÓN Y EFECTOS SENSORIALES
Si comparamos el plástico con el resto de envases, éste el más joven. El estireno era destilado a partir de un árbol de bálsamo en 1831. Sin embargo, los primeros productos eran frágiles y se podían romper con facilidad. Pero en la década de 1920 se produjeron numerosas investigaciones científicas, se crearon el acetato de celulosa, a partir de un moldeado de resinas y fibras, y el cloruro de polivinilo (PVC), utilizado en recubrimientos y tuberías. Otro de los plásticos más populares fue el metacrilato de metilo polimerizado, o mejor conocido como “plexiglás”. Utilizado para las gafas y en alumbrado público, comenzó a comercializarse en el Reino Unido. El poliestireno (PS) se comienza a comercializar sobre el año 1937. En esa misma década, se descubre también uno de los primeros plásticos de mayor rendimiento, la poliamida o el nailon (PA 6,6).
4.DEFINICION DEL PROBLEMA:
Basado en la introducción al problema y el despliegue de conceptos que refieren sutilmente a las carencias existentes que se encuentran hoy en el protocolo argentino del sistema de embalaje y trasporte de donación de órganos, podemos encontrar en el el procedimiento de toma y medición de temperatura ciertos criterios y usos de metodologías que se pueden mejorar.
La tesis tomara como objeto puntual, la toma de temperatura y recopilación de datos, de un órgano en particular (riñoñ) con su procedimiento:
1.embalaje en primario, secundario y terciario
2.refigeracion con hielo estéril
PROBLEMAS ENCONTRADOS SEGUN CRITERIO DEL ESTUDIANTE:
1.la toma de temperatura , posee datos con márgenes considerables teniendo en cuenta :
a. la bolsa primaria contiene una solución de preservación a una determinada temperatura Tº
b. la bolsa segundaria posee una solución salina o lactato de riger también a una determinada temperatura Tº.
c. se recomienda una tercera bolsa seca a fin de complementar la hermeticidad de las 2 anteriores.
Esto puede indicar que si uno hace una toma de temperatura ya propiamente dicho desde el embase final a trasportar, puede tener margenes de errores +º ya que el tiempo que se recomienda esperar es de 10 min , un estimado para que las temperaturas se estabilicen en el interior del contenedor.
dichas temperaturas se elevarían por contrastes obvios de los materiales usados en el proceso y sus tiempos.
2. Refigeracion:
La refrigeración del contenedor se realiza con hielo esterial a un determinado volumen según el órgano dispuesto en su interior.
a. El hielo se derrite a media que trasncurre el tiempo de un punto A a un punto B. se considera mas critico si las distancias son amplias como puede ser en argentia, inter-provinciales.
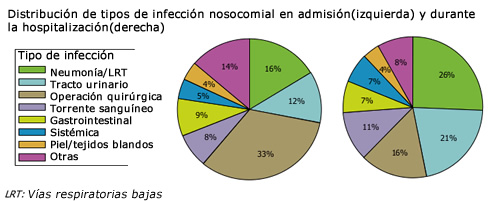
Esto recurre a un riesgo de que si los pasos anteriores de embalajes en los envoltorios primarios, secundarios y terciarios, no se realizaron correctamente, puede haber tanto una perdida de liquido como la entrada. siendo este ultimo a consideración del estudiante, de riesgo considerable ya que citamos los riesgos patológicos endémicos intra-hospitalarios que persisten en las instituciones.
5.ELEMENTOS DEL PROBLEMA:
1.MEDICION DE TEMPERATURA Y TOMA DE DATOS
a. Medición de temperatura de bolsas 1º,2º y 3º
b. Medición de temperatura en contenedor de traslado
c. medición en tiempo real de temperaturas del contenedor:
1. bolsas
2.refigerante
3.ambiente del contenedor
d. Embalaje final previo al traslado
6. HIPOTESIS
SE PUEDE INVOLUCRAR NUEVAS TECNOLOGIAS?
-TECNOLOGIAS EXISTENTES QUE PROVEEN MEJORIAS SIGNIFICATIVAS
*PROCEDIMEITNOS DE TESTEO Y CONTROLES?
-INNOVACIONES TECNOLOGICAS QUE PROVEAN MEJORAS SIGNIFICATIVAS PARA REDUCIR TIEMPOS DE PORCESOS?
Teniendo en cuenta las mejoras tecnológicas que existen hoy en día pueden solucionar las carencias y deficiencias encontradas en la toma de temperatura y su correcto procedimiento.
7.OBJETIVOS
GENERALES:
1. Este proyecto tiene como finalidad generar un nuevo producto cumpliendo en principio las misma finalidad que el actual sistema de embalaje y traslado de trasplante de órganos, pero incorporando tecnologías existente en otros ámbitos de la medicina y salud como así también materiales que al día se ampliaron la información de utilidad de ellos.
PARTICULARES:
1.Acortar la brecha de tiempo utilizado ara los respectivos procedimientos comprendidos en el estudio de este proyecto : toma y medición de temperatura, control en tiempo real, embalaje final"
2. Minimizar los riesgos de asepsia sanitaria intra-hospitalaria con respecto a el órgano a trasladar que esta siendo manipulado.
3. minimizar posibles márgenes de errores que existan en la recopilación de datos.




Comentarios
Publicar un comentario